Melanoma cutaneo
Epidemiologia e fattori di rischio
Categoria: Malattie della pelle
Descrizione
Il melanoma cutaneo é un tumore maligno che origina dai melanociti della cute e delle mucose, dai melanociti che costituiscono i nevi o, molto piú raramente, dai melanociti posti in sedi extracutanee (occhio, orecchio interno, meningi ecc.).
E' un tumore in continua forte espansione: in Italia si stima un'incidenza superiore ai 10-12 casi/anno/100 000 abitanti. rarissimo prima della pubertá, colpisce prevalentemente soggetti di entrambi i sessi di etá compresa tra i 30 e i 60 anni, con un picco attorno ai 40-50 anni. Fattori di rischio legati all'ospite sono la predisposizione familiare, l'elevato numero di nevi, la presenza di nevi congeniti e il fenotipo a pelle chiara. Fattore di rischio legato all'ambiente é l'esposizione intermittente al sole, specie se in etá giovanile e di intensitá tale da provocare ustioni.
Il melanoma cutaneo é un tumore maligno che origina dai melanociti della cute e delle mucose, dai melanociti che costituiscono i nevi o, molto piú raramente, dai melanociti posti in sedi extracutanee (occhio, orecchio interno, meningi ecc.).
E' un tumore in continua forte espansione: in Italia si stima un'incidenza superiore ai 10-12 casi/anno/100 000 abitanti. rarissimo prima della pubertá, colpisce prevalentemente soggetti di entrambi i sessi di etá compresa tra i 30 e i 60 anni, con un picco attorno ai 40-50 anni. Fattori di rischio legati all'ospite sono la predisposizione familiare, l'elevato numero di nevi, la presenza di nevi congeniti e il fenotipo a pelle chiara. Fattore di rischio legato all'ambiente é l'esposizione intermittente al sole, specie se in etá giovanile e di intensitá tale da provocare ustioni.
Come si manifesta
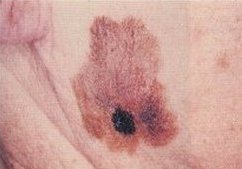
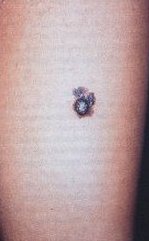
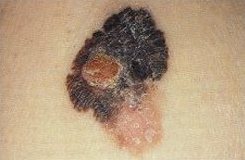
La neoplasia puó insorgere de novo oppure in associazione con un nevo melanocitico congenito o acquisito. Inizia come lesione masculosa o papulosa asimmetrica che poi, in tempi variabili, si trasforma in chiazza, placca o nodulo con tendenza, nelle fasi avanzate, all'ulcerazione. I bordi sono spesso indentati: il colore ha distribuzione disomogenea con tonalitá prevalenti bruno-nerastre; la dimensione varia da pochi mm a molti cm.
Si possono distinguere melanomi piani (palpabili o non palpabili), melanomi cupoliformi e melanomi piano-cupoliformi. Sono possibili forme acromiche, verrucose o polipoidi e forme a localizzazione mucosa e sottoungeale. Il melanoma puó autoregredire parzialmente o totalmente e tale fenomeno ha di solito un significato prognostico negativo. Le metastasi avvengono per via ematica o linfatica e vengono distinte in metastasi satelliti, in transit, regionali e a distanza.
La neoplasia puó insorgere de novo oppure in associazione con un nevo melanocitico congenito o acquisito. Inizia come lesione masculosa o papulosa asimmetrica che poi, in tempi variabili, si trasforma in chiazza, placca o nodulo con tendenza, nelle fasi avanzate, all'ulcerazione. I bordi sono spesso indentati: il colore ha distribuzione disomogenea con tonalitá prevalenti bruno-nerastre; la dimensione varia da pochi mm a molti cm.
Si possono distinguere melanomi piani (palpabili o non palpabili), melanomi cupoliformi e melanomi piano-cupoliformi. Sono possibili forme acromiche, verrucose o polipoidi e forme a localizzazione mucosa e sottoungeale. Il melanoma puó autoregredire parzialmente o totalmente e tale fenomeno ha di solito un significato prognostico negativo. Le metastasi avvengono per via ematica o linfatica e vengono distinte in metastasi satelliti, in transit, regionali e a distanza.
Esami
Istopatologia
Microscopicamente il melanoma si presenta come una lesione asimmetrica, poco circoscritta, costituita da proliferazione di melanociti atipici di forma citologica varia, con prevalenza delle unitá isolate sui nidi e tendenza alla migrazione verso gli strati piú superficiali dell'epidermide. Il melanoma in situ, ossia confinato nell'epidermide e nell'epitelio degli annessi cutanei, puó essere distinto in: tipo lentigo maligna, tipo diffusione superficiale (o melanosi premaligna) e tipo acrale lentigginoso. Questi tre tipi possono superare la giunzione dermo-epidermica e diventare invasivi, costituendo i melanomi con adiacente componente intraepidermico tipo lentigo maligna, tipo a diffusione superficiale e tipo acrale lentigginoso. Esistono anche melanomi nodulari, subito invasivi, senza componente adiacente intraepidermica. Eccezionali sono altre forme istologiche come il melanoma verrucoso, desmoplastico, mixoide ecc.
La diagnosi clinica precoce puó essere fatta attraverso la valutazione e precisa di alcune caratteristiche morfologiche riassunte nella formula mnemonica ABCDE: Asimmetrica della lesione, Bordi irregolarmente indentati, Colore distribuito in maniera disomogenea, Dimensione superiore dopo i 15 anni ed Elevazione della lesione che testimonia l'inizio della fase invasiva del tumore. Quando il clinico esperto sospetta la neoplasia, deve procedere all'asportazione totale della lesione (biopsia escissionale) per la verifica istopatologica; l'escissione parziale (biopsia incisionale) é permessa solo per lesioni molto estese o localizzate in particolari sedi anatomiche.
Prognosi
Variabile secondo parametri clinici (sesso, etá, sede anatomica, diametro della lesione e sua rilevatezza sulla cute, presenza di lesioni secondarie locali e/o a distanza) e parametri istologici (spessore del tumore secondo Breslow, livello di invasione secondo Clark, indice mitotico, ulcerazione, risposta linfoide, regressione ecc.).
Diagnosi differenziale
La diagnosi differenziale clinica va fatta con le lesioni melanocitarie (nevo melanocitico acquisito piano atipico, nevo di Reed, nevo melanocitico combinato, nevo melanocitico persistente, nevo melanocitico in regressione) e con altre neoplasie maligne o benigne talvolta pigmentate (carcinoma basocellulare, cheratosi seborroica, dermatofibroma, angiocheratoma, granuloma piogenico ecc.). Dal punto di vista istologico, il nevo melanocitico persistente deve essere distinto dal nevo melanocitico combinato.
Stadiazione clinica
La stadiazione piú comunemente usata é quella in tre stadi:
Stadio I: melanoma senza metastasi regionali e/o a distanza
Stadio II: melanoma con metastasi regionali ma non a distanza
Stadio III: melanoma con metastasi a distanza, con o senza metastasi regionali.
Istopatologia
Microscopicamente il melanoma si presenta come una lesione asimmetrica, poco circoscritta, costituita da proliferazione di melanociti atipici di forma citologica varia, con prevalenza delle unitá isolate sui nidi e tendenza alla migrazione verso gli strati piú superficiali dell'epidermide. Il melanoma in situ, ossia confinato nell'epidermide e nell'epitelio degli annessi cutanei, puó essere distinto in: tipo lentigo maligna, tipo diffusione superficiale (o melanosi premaligna) e tipo acrale lentigginoso. Questi tre tipi possono superare la giunzione dermo-epidermica e diventare invasivi, costituendo i melanomi con adiacente componente intraepidermico tipo lentigo maligna, tipo a diffusione superficiale e tipo acrale lentigginoso. Esistono anche melanomi nodulari, subito invasivi, senza componente adiacente intraepidermica. Eccezionali sono altre forme istologiche come il melanoma verrucoso, desmoplastico, mixoide ecc.
La diagnosi clinica precoce puó essere fatta attraverso la valutazione e precisa di alcune caratteristiche morfologiche riassunte nella formula mnemonica ABCDE: Asimmetrica della lesione, Bordi irregolarmente indentati, Colore distribuito in maniera disomogenea, Dimensione superiore dopo i 15 anni ed Elevazione della lesione che testimonia l'inizio della fase invasiva del tumore. Quando il clinico esperto sospetta la neoplasia, deve procedere all'asportazione totale della lesione (biopsia escissionale) per la verifica istopatologica; l'escissione parziale (biopsia incisionale) é permessa solo per lesioni molto estese o localizzate in particolari sedi anatomiche.
Prognosi
Variabile secondo parametri clinici (sesso, etá, sede anatomica, diametro della lesione e sua rilevatezza sulla cute, presenza di lesioni secondarie locali e/o a distanza) e parametri istologici (spessore del tumore secondo Breslow, livello di invasione secondo Clark, indice mitotico, ulcerazione, risposta linfoide, regressione ecc.).
Diagnosi differenziale
La diagnosi differenziale clinica va fatta con le lesioni melanocitarie (nevo melanocitico acquisito piano atipico, nevo di Reed, nevo melanocitico combinato, nevo melanocitico persistente, nevo melanocitico in regressione) e con altre neoplasie maligne o benigne talvolta pigmentate (carcinoma basocellulare, cheratosi seborroica, dermatofibroma, angiocheratoma, granuloma piogenico ecc.). Dal punto di vista istologico, il nevo melanocitico persistente deve essere distinto dal nevo melanocitico combinato.
Stadiazione clinica
La stadiazione piú comunemente usata é quella in tre stadi:
Stadio I: melanoma senza metastasi regionali e/o a distanza
Stadio II: melanoma con metastasi regionali ma non a distanza
Stadio III: melanoma con metastasi a distanza, con o senza metastasi regionali.
Terapia
Chirurgica elettiva con bordo di cute sana di 1 cm e profondamente fino alla fascia muscolare quando la neoplasia ha uno spessore inferiore a 2 mm; di 3 cm quando il melanoma ha spessore superiore ai 2 mm. In caso di metastasi linfonodali, viene eseguita la dissezione radicale dei linfonodi del distretto interessato (cervicale, ascellare o inguinale). La perfusione ipertermico-antiblastica é applicabile talvolta nelle forme agli arti con recidiva locale e/o satellitosi e nelle metastasi in transit e/o regionali. La terapia medica con decarbazione o altri chemioterapici e con farmaci immunomodulatori va effettuata quando la neoplasia non é piú aggredibile chirurgicamente. La radioterapia rappresenta un palliativo per specifiche localizzazioni, come le metastasi cerebrali, o per il dolore associato a metastasi ossee.
Chirurgica elettiva con bordo di cute sana di 1 cm e profondamente fino alla fascia muscolare quando la neoplasia ha uno spessore inferiore a 2 mm; di 3 cm quando il melanoma ha spessore superiore ai 2 mm. In caso di metastasi linfonodali, viene eseguita la dissezione radicale dei linfonodi del distretto interessato (cervicale, ascellare o inguinale). La perfusione ipertermico-antiblastica é applicabile talvolta nelle forme agli arti con recidiva locale e/o satellitosi e nelle metastasi in transit e/o regionali. La terapia medica con decarbazione o altri chemioterapici e con farmaci immunomodulatori va effettuata quando la neoplasia non é piú aggredibile chirurgicamente. La radioterapia rappresenta un palliativo per specifiche localizzazioni, come le metastasi cerebrali, o per il dolore associato a metastasi ossee.
